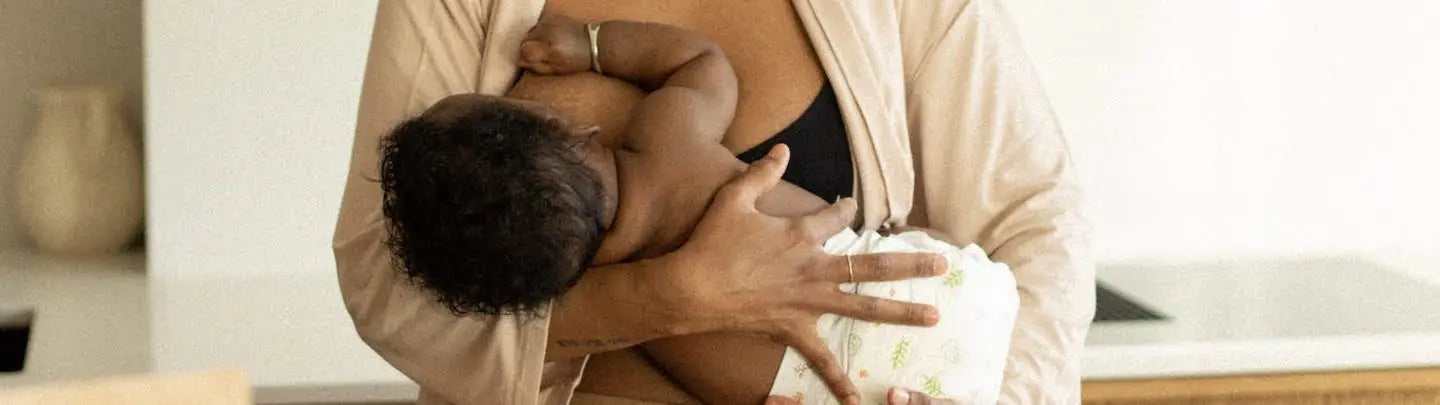
La plupart des bébés nés à terme et en bonne santé sont prêts à commencer à téter dans la demi-heure ou les deux heures qui suivent la naissance. Ce temps peut être considéré comme une fenêtre d’opportunité.
On recommande que les bébés soient placés en peau à peau avec la maman immédiatement après la naissance. Le contact peau à peau entre la mère et l'enfant après l'accouchement favorise l'allaitement et la création de liens affectifs [1].
Le breast crawl définit le passage du bébé de la position contre sa mère à celle entre les seins puis très proche du mamelon. Il est souvent difficile de déterminer quand commence le stade du breast crawl. Il peut se produire environ 30 minutes après la naissance. On va remarquer que le nouveau-né ne semble plus être au même endroit, il va ramper lentement ou faire une poussée complète avec les jambes [2].
Lorsque le bébé arrive, il peut masser le sein ou le mamelon, déplacer la main de la bouche vers le sein, faire sortir la langue au-dessus ou encore sucer le mamelon. Pendant ce temps, le mamelon et le sein changent de forme, car le taux d'ocytocine augmente et le mamelon se prépare à la succion [3].
Il faut essayer de ne pas brusquer le nouveau-né pendant cette période. Les recherches montrent que le fait de trop aider un nouveau-né à téter pendant cette première heure peut être lié à des difficultés ultérieures d'allaitement [4]. Si vous sentez en vous l’envie d’accompagner sa progression, guidez-le !
Les nouveau-nés réagissent à l'odeur du liquide amniotique et à celle de leur mère [5]. Une étude a montré que la température plus chaude de l'aréole agit comme un signal pour guider les nouveau-nés à commencer l'allaitement [6].
La première tétée offre une protection contre les infections et il a été démontré que le lait maternel prévient la mort néonatale due à la septicémie, à la pneumonie, à la diarrhée et à l'hypothermie [7]. La tétée d’accueil facilite le lien affectif entre la mère et le bébé et a un impact positif sur la durée de l'allaitement exclusif. Le premier lait jaunâtre produit dans les premiers jours, également appelé colostrum, est une source importante de nutrition et de protection immunitaire pour le nouveau-né [8].